درمان دارویی کولیت اولسراتیو کودکان : در مدیریت بیماری های التهابی روده در کودکان مهم ترین هدفی که پزشک دنبال می کند دستیابی به کنترل بالینی و آزمایشگاهی این بیماری به بهترین شکل ممکن است که باید با حداقل عوارض جانبی صورت بگیرد. در بیشتر کودکان که به این بیماری مبتلا شده اند در بسیاری مواقع این کودکان مبتلا به کولیت اولسراتیو (UC) به صورت سرپایی هم درمان می شوند. فقط در صورتی این کودکان ممکن است که بستری شوند که درمان سرپایی ناموفق باشد و یا اینکه زمان ابتلا به بیماری شدید باشد در این صورت برای درمان نیاز به بستری شدن ضروری است.

درست است که در بعضی از کودکان بدون رعایت رژیم غذایی هم می شود که علائم این بیماری را کنترل کرد؛ اما در بسیاری از کودکان مصرف برخی مواد غذایی خاص ممکن است که معده کودک را ناراحت کند و برای همین هم پرهیز از انواع غذاها به کاهش علایم کودک می تواند کمک زیادی بکند.
در کودکان مبتلا به کولیت اولسراتیو خفیف دربیشتر مواقع ممکن است که با دارو درمانی، بسیاری از عوامل ضد التهابی را آن ها درمان کرد.
درمان با آمینوسالسیلات هاست در واقع بخش اصلی درمان سرپایی برای درمان ضد التهابی است. در ابتدا اولین درمان دارویی برای درمان کولیت اولسراتیو (UC) داروی سولفاسالازین بوده است که بعد از آن در همین اواخر هم دارو های جدیدی مثل مزالازین، آساکول، پنتاسا، لیالدا برای درمان ضد التهابی معرفی شده اند. درباره این دارو یعنی مزالازین متخصصان بر این باورند که ممکن است تا این دارو نسبت به سولفاسالازین عوارض جانبی کمتری را داشته باشد. تنها قرصی که در کودکان به شکل محدود استفاده می شود قرص آساکول است که این قرص در مصرف باید به طور کامل بلعیده شود.
تنها دارویی که امروزه و با این حال، برای کودکان ۵ ساله یا مسن تر مورد استفاده قرار می گیرد استفاده از داروی آساکول است که این دارو تنها محصول خوراکی است که مورد تأیید است.
طبق گزارش هایی که ارائه شده است درباره این دارو که اثر این دارو در یک مطالعه بین ۸۲ کودک مبتلا به کولیت اولسروز را در سنین ۵ الی ۱۷ و با استفاده از ۲ سطح دوز برای مدت ۶ هفتهای کولیت اولسراتیو خفیف تا متوسط و فعال را مورد بررسی قرار دادند. در نتیجه این بررسی چیزی که به دست آمد پس از این که بیماران بر اساس طبقه بندی وزن (۱۷ تا ۳۳ کیلوگرم، ۳۳ تا ۵۴ کیلوگرم و ۵۴ تا ۹۰ کیلوگرم) و به صورت تصادفی برای دریافت یک دوز کم (۱٫۲، ۲٫۰ و ۲٫۴ گرم در روز برای رده وزن مربوطه) یا دوز بالا (۲٫۰، ۳٫۶ و ۴٫۸ گرم در روز) قرار گرفتند؛ و در نهایت طبق نتایج به دست آمده مصرف دوز های بالاتر در درمان بیماری به هیچ وجه مؤثر تر نبود و این روش مورد تأیید قرار نگرفت.
یکی از داروهایی که امروزه از نظر اکثر پزشک ها برای اختلالات گوارشی متعدد بهتر است تا مورد استفاده قرار بگیرد پروبیوتیک ها هستند که می توانند به عنوان درمان بالقوه پیشنهاد شوند. این دارو ها یعنی پروبیوتیک ها از آن جایی که نسبت به سایر دارو های درمانی عوارض دارویی کمتری را برای بیمار دارند و برای همین می توانند که این دارو ها مکمل خوبی در درمان باشند.
از آن جایی که در کودکان مبتلا به کولیت اولسروز عود متوسط تا شدید بیماری پاسخ خوبی به کورتیکو استروئید ها دارد، اما ممکن است تا در صورت مصرف آن در دراز مدت عوارض جانبی متعدد و طولانی مدتی را داشته باشد.
مصرف زیاد کورتیکو استروئید ها باعث می شود تا سبب ایجاد نارسایی رشد خطی در بیمار شود که در حال حاضر این عارضه یک مشکل قابل توجه در بیماران جوان مبتلا به بیماری التهابی روده است. بدترین اتفاقی که ممکن است برای بیمار اتفاق بیفتد در مصرف این دارو ها از آن جایی که باعث پوک شدن استخوان ها می شود از این رو می تواند منجر به فشرده سازی و شکستگی ستون فقرات بیمار شود.
درست است که برخی از بیماران برای کنترل بیماری خود نیاز دارند تا از استروئید استفاده کنند اما عوارض جانبی نامطلوب این دارو تاثیر بدی را بر روی فرد می گذارد. افزایش وزن، آکنه، اضطراب و بیقراری و همچنین تغییرات شخصیتی مانند تحریک پذیری یا بیثباتی عاطفی در واقع بسیاری از اثرات بسیار نا مطلوب مصرف کورتیکو استروئید ها است. وقتی که در یک بیمار نشانه هایی از وابستگی به استروئید وجود داشته باشد، در این میان از درمانهای دیگر محدود کردن و قرار گرفتن در معرض استروئید استفاده میشود. ممکن است که در القاء بهبودی زمانی که استروئیدهای خوراکی بیاثر هستند، استفاده از کورتیکو استرویید های داخل وریدی (به عنوان مثال، متیل پردنیزولون) مؤثر باشد.
درباره افزایش دوز استروئید ها باید بگوییم که این کار هیچ اثر بخشی را برای بیمار ندارد احتمال افزایش قند خون و فشار خون بالا در استفاده از داروهای استروئیدی با دوز بالا را در بیماران تا حدود زیادی افزایش می دهد.
در بیمارانی که وابسته به استروئید و یا مقاوم به درمان استروئید هستند، استفاده از عوامل سرکوبکننده سیستم ایمنی، مثل استفاده از مرکاپتوپورین می تواند بسیار مفید باشد. درباره اثر دهی این دارو ها باید بگوییم که اثردهی این داروها ممکن است که تا ۳ ماه زمان ببرد، اما با این حال باز هم سودمندی آن ها در موارد حاد بیماری به شدت محدود است.
مصرف سیکلوسپورین، تاکرولیموس و اینفیلیکسیماب برای درمان بیماری برق آسا می تواند مفید واقع شود؛ و از آن جایی که داروی سیکلوسپورین درست مثل یک عامل سرکوبکننده سیستم ایمنی قوی عمل می کند که در بیشتر اوقات ممکن است تا بیمار را مستعد ابتلا به عفونت های فرصت طلبی مثل سیتومگالوویروس و پنومونی دچار کند؛ و از آن جایی که سیکلوسپورین نفروتوکسیک است و برای همین احتمال نارسایی برگشت ناپذیر کلیه را هم می تواند در پی داشته باشد. در بیشتر مواقع در بیمارانی که دچار صرع هم هستند این دارو یعنی سیکلوسپورین عامل تشدید کننده صرع را افزایش می دهد و در این صورت باعث تسریع تشنج در بیماران به ویژه کسانی که با سطح کلسترول و یا منیزیم کمی دارند باشد.
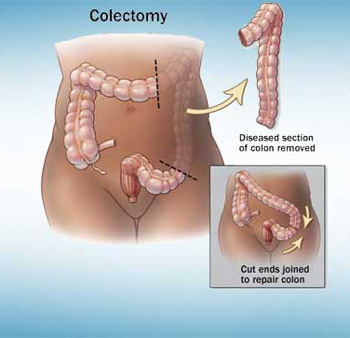
یکی دیگر از دارو های سرکوب سیستم ایمنی تاکرولیموس است که این دارو به عنوان یک مهارکننده قوی عملکرد لنفوسیت T است، درباره مکانیزم دقیق آن باید گفت که فعلا شناخته نشده است. این دارو یعنی تاکرولیموس مؤفقیت هایی در القاء بهبودی و جلوگیری از کولکتومی در میان بیماران UC را نشان می دهد. در بیمارانی که این نشانه ها سمیت کلیوی ، سرکوب مغز استخوان ، نشانههای عصبی در استفاده از تاکرولیموس وجود داشته باشد مصرف می تواند بحث برانگیز باشد. درباره این دارو باید گفت که در صورتی برای درمان مورد استفاده قرار می گیرد که سایر گزینههای درمان وجود نداشته باشد.
برای درمان بیماری کولیت اولسراتیو درکودکان در سال ۲۰۱۱ و در ماه سپتامبر استفاده از داروی اینفیلیکسیماب برای درمان UC از طرف سازمان غذا و داروی آمریکا (FDA) تأیید شد؛ و امروزه این دارو در واقع به عنوان یک انفوزیون داخل وریدی به طور معمول در یک رژیم القایی ۲ تزریقی با فاصله بیش از ۲ هفته مورد استفاده قرار می گیرد.
در بیشتر مواقع هم تزریق اینفیلیکسیماب به صورت همزمان با مرکاپتوپورین نیز در میان بیماران پاسخ بهتر داده است. اما در این مورد هم و درباره استفاده همزمان از مرکاپتوپورین و اینفیلیکسیماب بحث برانگیز است و اتفاق نظری به دسا نیامده است.